Repérer ce qui tue vite.
🎯 Objectif
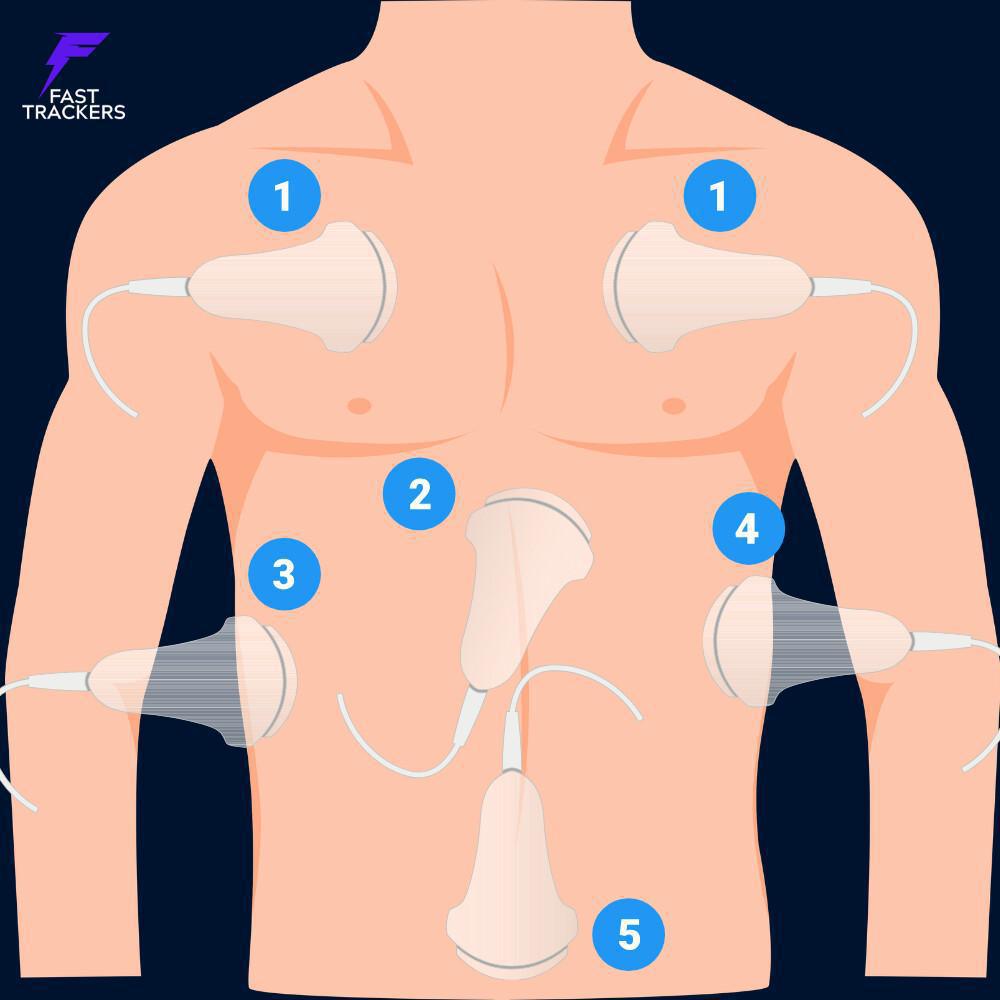
L’eFAST (extended Focused Assessment with Sonography for Trauma) est une extension du FAST classique visant à dépister rapidement :
-
un pneumothorax,
-
un épanchement péricardique,
-
un épanchement intra-abdominal libre,
-
un épanchement pleural postérieur.
Il s’agit d’un examen de triage décisionnel, intégré à la prise en charge initiale du patient traumatisé, en particulier instable hémodynamiquement.
L’eFAST ne remplace ni le scanner ni l’examen clinique 👉 il vise à identifier immédiatement une cause potentiellement réversible d’instabilité.
📌 Indications
-
Traumatisme thoraco-abdominal fermé ou pénétrant
-
Patient traumatisé instable ou borderline
-
Suspicion de choc hémorragique post-traumatique
-
Arrêt cardiaque traumatique
🧰 Comment le réaliser
Sonde
- Le plus souvent : sonde convexe abdominale, mais aussi sonde cardiaque
- Certains cliniciens utilisent une seule sonde pour toutes les fenêtres (rapidité, continuité de l’examen).
Ordre logique recommandé
Les recommandations françaises n’imposent pas un ordre strict unique, mais la logique physiopathologique en situation d’instabilité est :
-
Pulmonaire antérieur → pneumothorax compressif
-
Cardiaque → tamponnade
-
Hépatorénal (Morrison) → hémorragie intra-abdominale
-
Splénorénal
-
Pelvien
👉 L’ordre peut être adapté selon la clinique dominante.
👉 Les vues hépatorénal et splénorénal sont utilisées également pour repérer un epanchement pléural.
👉 L’examen doit être rapide (< 3–5 minutes) et intégré à l'evaluation primaire du patient traumatisé.
🔎 Pourquoi le faire ?
L’eFAST permet d’identifier immédiatement :
-
une cause de choc obstructif (tamponnade, pneumothorax),
-
une cause de choc hémorragique (hémopéritoine),
-
une cause de détresse respiratoire traumatique.
Il oriente :
-
vers un geste immédiat (drainage, thoracostomie),
-
vers le bloc opératoire,
-
ou vers le scanner si le patient est stable.
⚠️ Points clés & pièges
-
L’eFAST est itératif : répéter si l’état évolue.
-
Un FAST négatif initial n’exclut pas une hémorragie evolutive.
-
L’absence de liquide libre n’élimine pas une lésion d’organe.
-
Toujours corréler au contexte clinique.
-
Confusion liquide libre / graisse / artefacts
-
Pneumothorax apical non exploré
-
Mauvaise echogenicité chez le patient obèse
-
Exploration difficile chez le patient coquillé