Appendicite aiguë : diagnostic au lit du patient.
🎯 Objectif
L’échographie est le premier examen d’imagerie en cas de suspicion d’appendicite, surtout chez l’enfant et la femme jeune.
Elle permet de visualiser l’appendice pathologique et d’évaluer les complications locales.
🧭 Technique
📍 Point de départ : FID, coupe transversale
-
Placer la sonde en transversal FID.
-
Identifier les vaisseaux iliaques :
-
Structure ronde, anéchogène
-
L’artère est pulsatile
-
Confirmer au Doppler couleur si doute
-
-
Une fois les vaisseaux repérés, explorer en avant et médialement :
👉 Chercher une structure :
-
Tubulaire
-
Non compressible
-
Non pulsatile
-
Sans péristaltisme
-
L’appendice se projette classiquement antéro-médialement aux vaisseaux iliaques.
🟢 Compression graduée
-
Appliquer une pression progressive.
-
Les anses grêles normales :
-
se compriment,
-
présentent du péristaltisme.
-
-
L’appendice inflammatoire :
-
reste rigide,
-
ne se comprime pas,
-
diamètre externe > 6 mm.
-
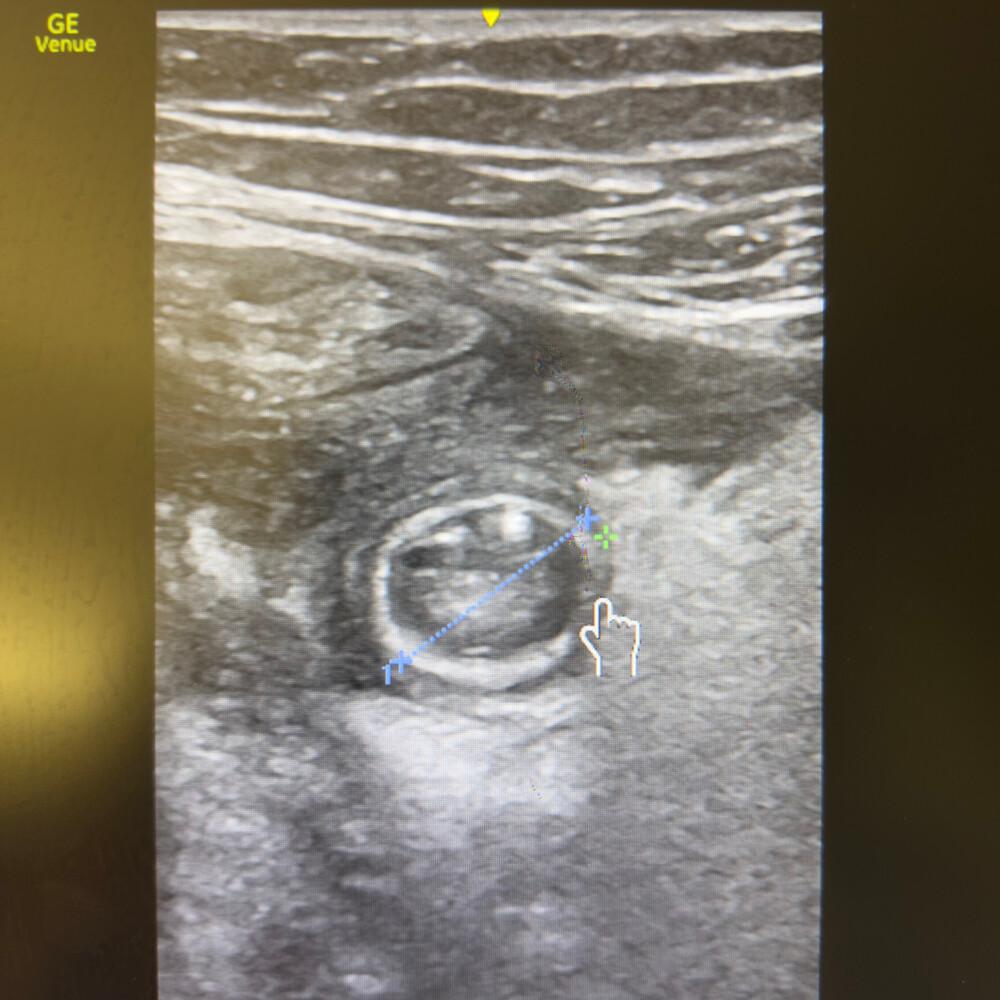
🔬 Aspect typique en coupe transversale
-
Image en cible (“target sign”)
-
Anneau hypoéchogène périphérique
-
Centre plus échogène
-
Absence de péristaltisme
🔁 Si non visualisé
-
Rebalayer autour des vaisseaux iliaques
-
Monter légèrement vers le cæcum
-
Explorer plus médialement vers la vessie
-
Penser position rétro-cæcale
⬅️ ➡️ Faites défiler les coupes:
🩺 Critères d’Appendicite
- Appendice non compressible, en « cible », diamètre > 6 mm.
- Épaississement pariétal et hypervascularisation Doppler.
- Stercolithe échogène parfois visible avec cône d’ombre.
- Graisse péri-appendiculaire hyperéchogène (inflammation).
- Collection anéchogène = abcès ou perforation.